Spis treści
- TL.DR
- Krok 1: Rozpoznanie wroga, czyli jak upewnić się, że to wysypka ospowa
- Krok 2: Śledzenie etapów choroby dzień po dniu
- Krok 3: Domowe i apteczne sposoby na ulgę w swędzeniu
- Krok 4: Obserwacja i reagowanie na „czerwone flagi” (Kiedy do lekarza?)
- Krok 5: Powrót do codzienności, podsumowanie i profilaktyka na przyszłość
TL.DR
Wysypka ospowa zaczyna się od małych, czerwonych plamek przypominających ugryzienia komara. Pierwszych krostek szukaj w nietypowych miejscach, takich jak owłosiona skóra głowy, wnętrze buzi czy okolice pieluszkowe.
Krok 1: Rozpoznanie wroga, czyli jak upewnić się, że to wysypka ospowa
Gdy na skórze, zwłaszcza u dziecka, pojawiają się tajemnicze krostki, serce rodzica potrafi zabić mocniej. To zupełnie naturalne. Zamiast wpadać w wir zmartwień, weź głęboki oddech i podejdź do sprawy metodycznie. Wspólnie, krok po kroku, sprawdzimy, czy faktycznie masz do czynienia z ospą wietrzną. Pamiętaj, że spokój jest teraz Twoim największym sprzymierzeńcem.
Pierwsze sygnały i nietypowe miejsca na ciele
Ospa rzadko kiedy atakuje z zaskoczenia. Jej nadejście często zwiastują objawy, które łatwo pomylić ze zwykłym przeziębieniem. Czy w ciągu ostatnich 1-2 dni Twoje dziecko było bardziej marudne, zmęczone lub miało stan podgorączkowy? Potraktuj te sygnały jak cichy alarm, który powinien skłonić Cię do baczniejszej obserwacji skóry.
Czas na małe śledztwo. Znajdź miejsce z dobrym, jasnym oświetleniem i z ogromną delikatnością obejrzyj skórę, centymetr po centymetrze. Kluczowe są tutaj nietypowe lokalizacje, w których wirus lubi się zagnieździć na samym początku. Koniecznie zajrzyj w gęstwinę włosów, ponieważ owłosiona skóra głowy to jedno z jego ulubionych miejsc. Poproś dziecko o otwarcie buzi i sprawdź, czy drobne zmiany nie pojawiły się w jamie ustnej, na podniebieniu lub policzkach. U maluchów szczególnie ważna jest też kontrola okolic pieluszkowych. To właśnie w tych ciepłych i ukrytych zakamarkach często pojawiają się pierwsze wykwity, potwierdzając, że ospa wietrzna to powszechna choroba wirusowa, która potrafi być wyjątkowo podstępna.
Wizualna ocena krostek – na co dokładnie zwrócić uwagę
Znalazłaś coś podejrzanego? Świetnie, teraz czas na dokładniejszą ocenę. Początkowe zmiany ospowe są zwodniczo niepozorne i mogą do złudzenia przypominać ukąszenie komara lub meszki. Szukaj małych, płaskich plamek o różowym lub czerwonym zabarwieniu. Są one zazwyczaj rozsiane pojedynczo i na tym etapie jeszcze nie swędzą intensywnie.
Kluczową informacją jest to, że wygląd wysypki będzie się dynamicznie zmieniał. Ta pojedyncza plamka to dopiero początek. Jeśli to ospa, w ciągu kilku, kilkunastu godzin w jej miejscu pojawi się niewielka grudka, a następnie charakterystyczny pęcherzyk wypełniony przezroczystym, surowiczym płynem. Obserwacja tej ewolucji jest najlepszym domowym testem diagnostycznym.
Bez względu na to, czy jesteś już prawie pewna, czy wciąż masz wątpliwości, porozmawiaj z dzieckiem. Wyjaśnij prostymi słowami, co się dzieje. Powiedz, że to choroba, którą przechodzi mnóstwo dzieci i że razem dacie sobie radę. Twoje opanowanie udzieli się maluchowi, a wspólne działanie da Wam obojgu poczucie kontroli nad sytuacją.
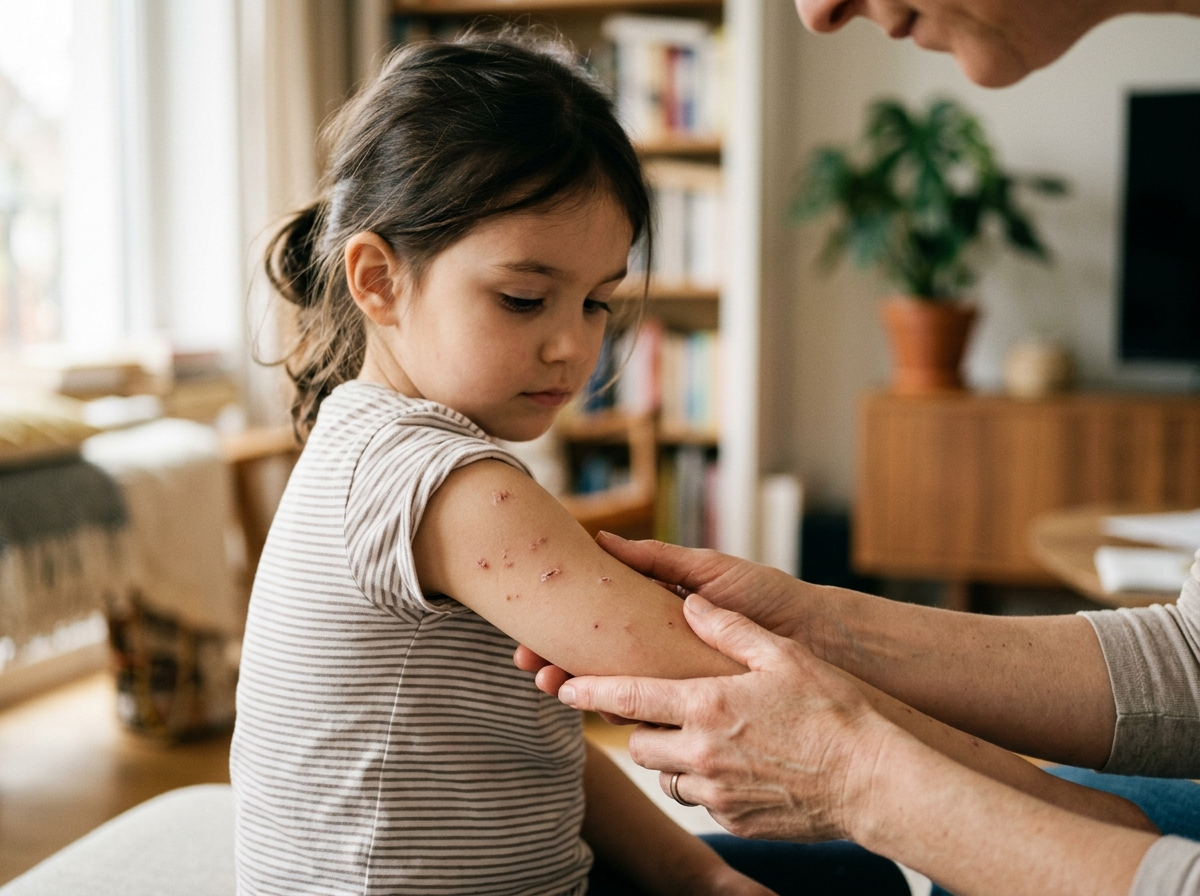
Krok 2: Śledzenie etapów choroby dzień po dniu
Gdy masz już pewność, że to ospa, a pierwsze krostki zostały zidentyfikowane, zaczyna się etap uważnej obserwacji. To nie jednorazowe wydarzenie, lecz dynamiczny proces trwający kilka dni. Zamiast biernie czekać, możesz aktywnie monitorować przebieg choroby. Takie podejście da Ci poczucie kontroli i ułatwi opiekę nad chorym.
Od plamki do strupka – cykl życia wykwitów
Jedną z charakterystycznych cech ospy wietrznej są tak zwane „rzuty”. Oznacza to, że wysypka nie pojawia się na skórze w całości jednego dnia. Przez najbliższe 3-5 dni będziesz obserwować, jak na ciele pojawiają się kolejne fale nowych wykwitów. Właśnie to sprawia, że obraz choroby jest tak dynamiczny. Na jednym fragmencie skóry możesz zobaczyć jednocześnie świeżą, różową plamkę, wypukłą grudkę, pęcherzyk wypełniony płynem i zasychający już strupek. Taka mozaika zmian jest w pełni typowa dla tej choroby.
Kluczowy i jednocześnie najtrudniejszy etap to faza pęcherzyka. Zauważysz, jak na szczycie czerwonej grudki tworzy się mały balonik z płynem surowiczym. Początkowo jest on idealnie przezroczysty, niczym kropla rosy, ale z czasem mętnieje i staje się żółtawy. W tym momencie swędzenie jest najbardziej dokuczliwe, a skóra najwrażliwsza. Pęcherzyki są wyjątkowo delikatne i z dużą łatwością pękają, tworząc małe ranki. Twoim głównym zadaniem jest teraz zapobieganie drapaniu, które grozi nadkażeniem bakteryjnym i bliznami. Po pęknięciu lub samoistnym wchłonięciu się płynu, zmiana zaczyna zasychać, tworząc brązowy strupek. Po kilku dniach sam odpadnie, odsłaniając świeży naskórek.
Zarządzanie okresem zarażania i domowa izolacja
Warto pamiętać, że ospa wietrzna jest wysoce zaraźliwa, a jej wirus potrafi być wyjątkowo podstępny. Chory zaczyna zarażać innych już na 1-2 dni przed pojawieniem się pierwszej krostki, czyli w momencie, gdy jeszcze nikt nie podejrzewa infekcji. Niestety, tego etapu nie da się przewidzieć. Z tego powodu, natychmiast po zauważeniu wysypki, konieczne jest wdrożenie ścisłej, domowej izolacji. Oznacza to rezygnację z wizyt w przedszkolu, szkole, na placu zabaw czy u znajomych. To kluczowe, by chronić osoby z otoczenia, które jeszcze nie chorowały, a zwłaszcza te z grup ryzyka: kobiety w ciąży, noworodki i osoby z obniżoną odpornością.
Jak długo potrwa ta kwarantanna? Należy pozostać w domu aż do momentu, gdy WSZYSTKIE pęcherzyki na ciele zamienią się w suche, twarde strupki. Zazwyczaj trwa to od 7 do 10 dni od pojawienia się pierwszych zmian. Dopiero gdy ostatnia krostka zaschnie i nie pojawiają się już nowe, można uznać, że okres zarażania minął. To podkreśla, jak istotne jest skupienie się na uważnej obserwacji i ścisłym przestrzeganiu zasad izolacji.
Praktycznym sposobem na monitorowanie choroby jest prowadzenie prostego dzienniczka. Warto ułatwić sobie zadanie i przygotować się na ewentualną konsultację z lekarzem. Zapisz w nim datę pojawienia się pierwszych wykwitów. Codziennie rano i wieczorem mierz temperaturę, notując wyniki oraz ogólne samopoczucie chorego. Taki krótki harmonogram da Ci jasny obraz sytuacji i będzie cenną informacją dla pediatry, zwłaszcza jeśli zdecydujesz się na teleporadę w kolejnych krokach.
Krok 3: Domowe i apteczne sposoby na ulgę w swędzeniu
Masz za sobą etap diagnozy i uważnej obserwacji. Teraz wchodzisz w fazę, która wymaga najwięcej cierpliwości i delikatności. Rozpoczyna się prawdziwa bitwa z uporczywym swędzeniem, które potrafi odebrać spokój nawet najbardziej dzielnemu maluchowi. Pielęgnacja skóry w ospie przypomina trochę pracę sapera. Jeden nieostrożny, zbyt gwałtowny ruch i delikatne pęcherzyki mogą pęknąć, otwierając drogę bakteriom i zwiększając ryzyko powstania blizn. Twoim celem jest teraz zapewnienie maksymalnego komfortu i ochrona skóry przed rozdrapywaniem. Na szczęście masz do dyspozycji cały arsenał sprawdzonych i bezpiecznych metod.
Kojące kąpiele i bezpieczna pielęgnacja skóry
Ulgę w nieustannym swędzeniu mogą przynieść krótkie, kojące kąpiele. Należy przy tym pamiętać o kilku ważnych zasadach. Woda musi być letnia, nigdy gorąca, ponieważ wysoka temperatura potęguje uczucie swędzenia. Sama kąpiel nie powinna trwać dłużej niż 5-10 minut. Możesz dodać do niej jeden z dwóch sprawdzonych składników. Pierwszym jest nadmanganian potasu, dostępny w aptece za kilka złotych. Wystarczy wrzucić do wody 1-2 kryształki, aby uzyskała jasny, bladoróżowy odcień. Zbyt ciemny roztwór może podrażnić i zabarwić skórę. Drugą opcją jest dodanie zmielonych płatków owsianych lub gotowej mąki owsianej, która ma wspaniałe właściwości łagodzące.
Po wyjściu z wanny następuje najważniejszy moment. Pod żadnym pozorem nie wycieraj skóry ręcznikiem! Energiczne tarcie to prosta droga do pozrywania pęcherzyków. Zamiast tego, z największą delikatnością, punkt po punkcie, przykładaj do ciała miękki ręcznik, aby wchłonął nadmiar wody. To wymaga cierpliwości, ale jest niezwykle ważne dla prawidłowego gojenia.
Przegląd preparatów aptecznych i orientacyjne koszty leczenia
Zapomnij o obrazku dziecka wysmarowanego od stóp do głów białą, zasychającą papką. Choć płynne pudry były popularne przez lata, dziś wiemy, że mogą przynieść więcej szkody niż pożytku. Tworzą na skórze twardą, nieprzepuszczalną skorupę, pod którą mogą namnażać się bakterie, prowadząc do groźnych nadkażeń.
Zupełnie inaczej działają nowoczesne preparaty w formie pianek i żeli, które można kupić w każdej aptece (np. PoxClin, ViraSoothe). Zapewniają one efekt chłodzącego kompresu, a przy tym odkażają skórę i pozwalają jej swobodnie oddychać. To ważny aspekt pielęgnacji, ponieważ sposób, w jaki dbasz o skórę, ma bezpośredni wpływ na to, jak ewoluuje i goi się wysypka ospy wietrznej, co ostatecznie zmniejsza ryzyko powstania trwałych blizn.
Poniższa tabela pomoże Ci zrozumieć różnicę w podejściu do pielęgnacji.
| Metoda łagodzenia świądu | Działanie i zastosowanie | Dlaczego warto (lub nie)? |
|---|---|---|
| Pudry płynne („papki”) | Tworzy na skórze białą, twardą skorupę. | Niezalecane. Zatykają pory, utrudniają gojenie i mogą prowadzić do groźnych nadkażeń bakteryjnych. |
| Nowoczesne pianki/żele | Chłodzą, łagodzą swędzenie, działają antyseptycznie. Tworzą oddychającą warstwę ochronną. | Rekomendowane. Przynoszą szybką ulgę, wspierają prawidłowe gojenie i minimalizują ryzyko powikłań. |
| Kąpiel w nadmanganianie potasu | Delikatnie odkaża skórę i wysusza zmiany. | Dobry wybór. Skuteczna i tania metoda, pod warunkiem użycia minimalnej ilości (lekko różowa woda). |
Co zrobić, gdy swędzenie jest tak silne, że uniemożliwia sen? Warto sięgnąć po leki przeciwhistaminowe w syropie lub tabletkach, które są dostępne w aptece bez recepty. Należy przy tym pamiętać, by dobierać dawkę zgodnie z ulotką i wiekiem chorego, a w razie wątpliwości skonsultować się z farmaceutą lub lekarzem. Przygotuj się na to, że podstawowy zestaw apteczny (pianka chłodząca, preparat odkażający, lek przeciwhistaminowy) to wydatek rzędu 50-150 zł. Warto mieć te produkty pod ręką, zanim świąd osiągnie swoje apogeum.

Krok 4: Obserwacja i reagowanie na „czerwone flagi” (Kiedy do lekarza?)
Nawet jeśli Twoja domowa apteczka jest świetnie wyposażona do walki ze swędzeniem, najważniejszym narzędziem w walce z ospą jest Twoja czujność. Większość przypadków przebiega łagodnie, ale choroba bywa nieprzewidywalna. Twoim zadaniem jest teraz codzienna, uważna obserwacja. Potraktuj to jak mały, poranny audyt zdrowia – sprawdzasz nie tylko skórę, ale i ogólne samopoczucie chorego. Dzięki temu będziesz w stanie wychwycić każdy sygnał, który powinien zapalić Ci czerwoną lampkę.
Niepokojące objawy, których nie wolno ignorować
Każda zmiana, która odbiega wyglądem od pozostałych, powinna wzbudzić Twoją czujność. Czy któraś krostka stała się nagle intensywnie czerwona, a skóra wokół niej jest opuchnięta i ciepła? Czy z pęcherzyka sączy się gęsta, żółtawa lub zielonkawa wydzielina, czyli ropa? A może chory skarży się na nasilony, pulsujący ból w miejscu jednego wykwitu? To klasyczne objawy nadkażenia bakteryjnego. Taka sytuacja wymaga pilnej konsultacji lekarskiej, po której zazwyczaj przepisywany jest antybiotyk. Jeśli nie masz pewności, czy dana zmiana jest normą, porównaj ją z tym, jak wygląda ospa na zdjęciach w typowym przebiegu – wyraźna różnica to sygnał do działania.
Istnieje też grupa objawów alarmowych, które mogą świadczyć o groźnych powikłaniach i wymagają natychmiastowego kontaktu z lekarzem lub nawet wezwania pogotowia. Zareaguj bez wahania, jeśli u chorego pojawi się:
Ostry, uporczywy ból głowy i sztywność karku (chory nie może przygiąć brody do klatki piersiowej).
Problemy z oddychaniem, kaszel lub duszności.
Zaburzenia świadomości, równowagi, bełkotliwa mowa lub drgawki.
Nadmierna senność i trudności z wybudzeniem.
Te symptomy mogą wskazywać na zapalenie opon mózgowo-rdzeniowych, mózgu lub płuc i nigdy nie wolno ich lekceważyć.
Jak bezpiecznie zbijać gorączkę i przygotować się do wizyty
Gorączka jest naturalną częścią walki organizmu z wirusem, ale gdy staje się zbyt wysoka, należy interweniować. Trzeba przy tym zapamiętać jedną, fundamentalną zasadę: do zbijania gorączki przy ospie stosuje się jedynie preparaty z paracetamolem. Pod żadnym pozorem nie wolno podawać ibuprofenu ani innych leków z grupy NLPZ (niesteroidowych leków przeciwzapalnych). Dlaczego to tak ważne? Leki te, choć skuteczne w innych sytuacjach, przy ospie wietrznej zwiększają ryzyko wystąpienia poważnych, ropnych powikłań skórnych, w tym martwiczego zapalenia powięzi. To nie jest mit, a potwierdzony medycznie fakt, którego należy bezwzględnie przestrzegać.
Jeśli któryś z objawów Cię zaniepokoi, pierwszym krokiem powinna być teleporada. W wielu przypadkach lekarz jest w stanie ocenić sytuację i zalecić leczenie na odległość. W sytuacji, gdy konsultacja stacjonarna będzie konieczna, musisz zadbać o bezpieczeństwo innych. Zadzwoń do rejestracji i uprzedź personel, że podejrzewasz ospę u siebie lub dziecka. Dzięki temu zostaniecie przyjęci w specjalnym trybie, z ominięciem ogólnej poczekalni. Ma to kluczowe znaczenie, ponieważ w kolejce mogą czekać osoby z obniżoną odpornością, noworodki czy kobiety w ciąży, dla których kontakt z wirusem ospy jest szczególnie niebezpieczny. Twoja odpowiedzialność chroni najsłabszych.
Krok 5: Powrót do codzienności, podsumowanie i profilaktyka na przyszłość
Odetchnij z ulgą. Najtrudniejszy czas walki z wysypką, swędzeniem i gorączką jest już za Wami. Teraz, gdy ostatnie strupki powoli odpadają, a na horyzoncie majaczy powrót do normalnego rytmu, czas na ostatni, ale równie ważny etap. To moment, w którym zamykamy rozdział choroby i myślimy o tym, jak zadbać o pełną regenerację i chronić się na przyszłość.
Kiedy można bezpiecznie wrócić do szkoły lub pracy?
To pytanie, które zadaje sobie każdy rodzic i chory dorosły. Odpowiedź jest prosta, choć wymaga od Ciebie dużej uważności. Koniec zakaźności następuje w jednym, konkretnym momencie: wtedy, gdy wszystkie pęcherzyki zamieniły się w suche strupki. Musisz dokładnie obejrzeć całe ciało. Jeśli nie znajdziesz już ani jednej świeżej, wypełnionej płynem krostki, oznacza to, że wirus nie jest już wydalany na zewnątrz. To zielone światło do powrotu do świata.
Zazwyczaj ten moment następuje po około 7-10 dniach od pojawienia się pierwszych wykwitów. Pamiętaj jednak, że organizm, zwłaszcza małego dziecka, jest osłabiony po walce z wirusem. Jego odporność będzie potrzebowała kilku tygodni, aby wrócić do pełnej formy. Dlatego przez pierwszy czas po chorobie unikajcie dużych skupisk ludzi i dbajcie o dodatkowy odpoczynek. Kwestię powrotu i obniżonej odporności szerzej poruszamy w naszym przewodniku o tym, jak wygląda Ospa u dzieci – objawy, leczenie i naturalne sposoby.
Szczepienia ochronne – koszty, zasady i dlaczego warto
Gdy jeden z domowników przechodzi ospę, reszta rodziny, która dotąd nie chorowała, staje przed ważnym wyborem. Można czekać na rozwój choroby lub działać proaktywnie. Najskuteczniejszą formą ochrony jest szczepienie poekspozycyjne, czyli podane już po kontakcie z wirusem. Aby miało największą szansę zadziałać, należy je przyjąć jak najszybciej, najlepiej w ciągu 72 godzin.
Zastanawiasz się, jak to wygląda w praktyce? Warto sprawdzić aktualne wytyczne dotyczące refundacji. W wielu przypadkach jest to szczepienie pełnopłatne, a koszt jednej dawki (potrzebne są dwie) to wydatek rzędu 250-350 zł. To inwestycja nie tylko w uniknięcie choroby, ale przede wszystkim w spokój ducha i ochronę przed groźnymi powikłaniami. O tym, dlaczego warto rozważyć szczepienie, w przystępny sposób opowiada lekarz w poniższym materiale wideo.
Udało się! Przeszedłeś przez całą drogę z ospą – od pierwszych, niepewnych plamek, przez kolejne etapy wysypki, aż po ulgę w swędzeniu i wyczekiwanie na zaschnięcie ostatniej krostki. To był intensywny czas, ale dzięki Twojej opiece i czujności wszystko skończyło się dobrze. Pamiętaj, że skóra w miejscach po strupkach może być jeszcze przez kilka miesięcy lekko przebarwiona. Chroń ją przed słońcem, stosując kremy z wysokim filtrem, aby wspomóc jej pełną regenerację i uniknąć trwałych śladów.

